- ホーム >
- 飲み込めない(嚥下障害)
飲み込めない(嚥下障害)
はじめに
 日本は超高齢社会を迎えて嚥下障害症例が増加がしてます。高齢になれば筋力や神経系の機能は低下し、喉頭の位置も下降するので、嚥下機能は低下します。75歳以上の約3割に誤嚥を認めたという報告もあります※1)。
日本は超高齢社会を迎えて嚥下障害症例が増加がしてます。高齢になれば筋力や神経系の機能は低下し、喉頭の位置も下降するので、嚥下機能は低下します。75歳以上の約3割に誤嚥を認めたという報告もあります※1)。
“水”に代表される液体は、咽頭を通過する時間が早いので一番誤嚥を起こし易いです。嚥下機能が低下すると食物等が誤嚥して肺に入り、嚥下性肺炎を発症します。寝ている間に口腔内の唾液を誤嚥する場合や、胃の内容物が逆流して誤嚥して肺炎を発症する場合もあります。
餅(もち)を代表とする食べにくい食物を詰まらせる問題(窒息事故)も生じます。
認知症があると口腔内に貯め込みや丸呑みをするので、誤嚥や窒息を起し易くなります。
誤嚥(ごえん)とはどのような状態か?
食物や液体、唾液や胃からの逆流物が、声帯を超えて気管と肺内へ侵入することを言います。
原因は何か?
 高齢になれば筋力や神経系の機能の低下とともに、喉頭(のど仏)の位置が下がり、嚥下機能が悪くなるのは自然の摂理です。加齢とともに歩くのが遅くなるのと同じように、嚥下運動も遅くなり、喉(ノド)の知覚も低下して誤嚥してもムセなくなり、飲み込む能力も低下します。“水”に代表される液体は、ノドを通過する時間が早いので、嚥下機能の低下に対応しにくいものです。
高齢になれば筋力や神経系の機能の低下とともに、喉頭(のど仏)の位置が下がり、嚥下機能が悪くなるのは自然の摂理です。加齢とともに歩くのが遅くなるのと同じように、嚥下運動も遅くなり、喉(ノド)の知覚も低下して誤嚥してもムセなくなり、飲み込む能力も低下します。“水”に代表される液体は、ノドを通過する時間が早いので、嚥下機能の低下に対応しにくいものです。
嚥下機能が低下すると、食べにくい食物をのどに詰まらせる問題(窒息事故)が生じます。認知症があると丸呑みをするので、餅を代表とする食べにくい食物を詰まらせ易くなります。意外に多いのは、パンや肉片です。パンは水分を吸収すると餅と同じ状態となります。胃の内容物を逆流させて窒息する場合もあります。
診断方法について
食事中にムセていれば誤嚥を疑いますが、ムセない場合もあります。『水を飲むと咳が出る、食後に痰がのどにからむ、食後に痰が増える、食事が原因で黄色い痰が増えたり熱発する。』などの症状が出ます。
高齢者の肺炎は所見に乏しく、熱発せずに、白血球は上昇せずに核の左方移動のみで、CRPは遅れて上昇し、胸部レントゲン上は脱水があると陰影が出現し難いです。
嚥下機能評価法として水を飲んでもらい“ムセの状況で誤嚥を診断する”方法(改定水飲みテスト)もありますが、正確に診断するには、嚥下内視鏡検査(VE)※2)や、嚥下造影検査(VF)が必要となります。
嚥下機能が低下すれば誤嚥を生じ、誤嚥を繰り返していると気管支炎や軽症肺炎を発症します。できれば肺炎が重症化して入院が必要となる前に、早期に診断して治療を開始すべきです。
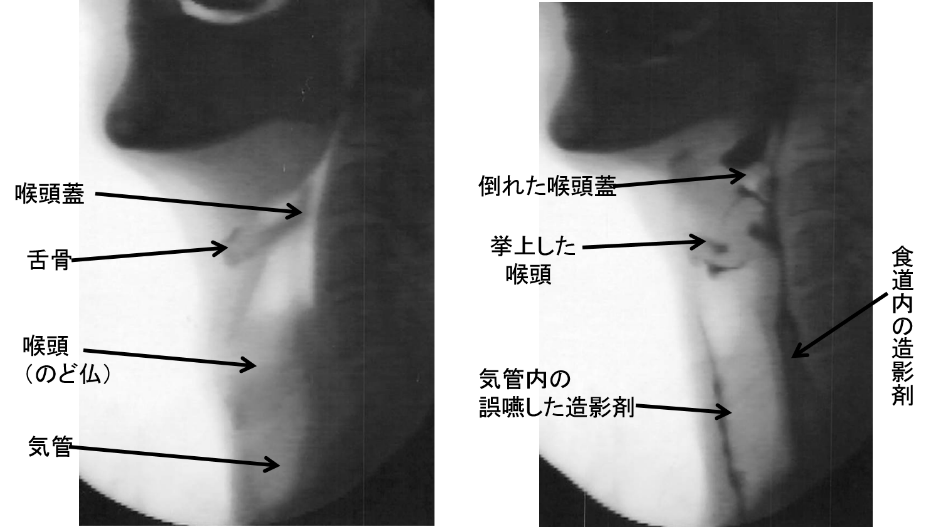
嚥下造影検査
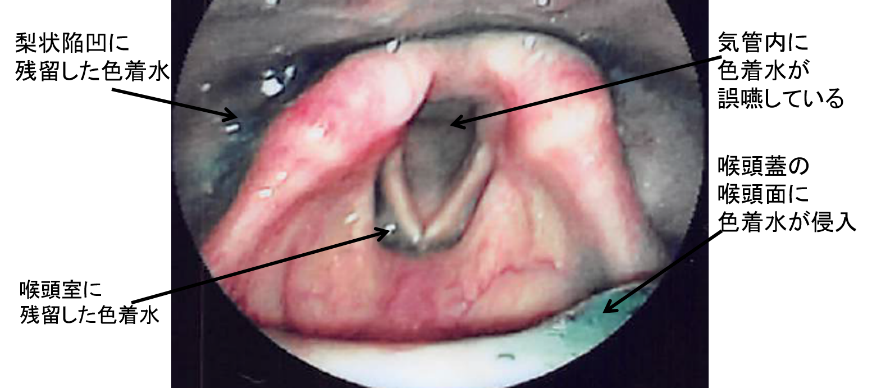
内視鏡検査
治療と予防方法について
窒息や、気管支炎や肺炎の治療をまず優先すべきです。必要に応じて去痰薬や気管支拡張薬、抗菌薬を投与します。全身状態が悪ければ、入院加療が必要になります。肺炎球菌ワクチンも有効です。また栄養状態が悪い場合には、栄養管理も必要です※3)。
嚥下機能の低下に対応した食事内容を選択します。嚥下食ピラミッド※4)は、食事内容の一つの目安になります。液体にはトロミ(増粘剤)を付けます。但し、粘度を上げ過ぎると窒息の危険があるので注意が必要です。
食事内容は適度に軟らかく、べたつかず、まとまり易く、適度に水分を含み、適度のトロミがある食物形態を選びます。パサパサした食品は避けます。加齢に伴い消化吸収が悪くなるので消化が良いように処理し、噛む力や飲み込む力が弱くなるので、煮たり蒸したりします。
窒息事故を起こし易い食べ物を避けます。具体的には『餅、パン、お握り、寿司、肉片(鳥唐揚げ、ステーキ)、団子、コンニャク、里芋、りんご、パイナップル』などは避けます。
食事中の姿勢や、一口量を調整するなどの嚥下指導※5・6)で、誤嚥をある程度は減少させることができます。
テレビを付けながらの“ながら食い”は止めて、食事に集中して食べるようにします。意識して唾液を飲み込む訓練や、飲み込む時に“うなずいて”飲む、“頸部を前屈”させる(顎を引いてはいけない。下部頚椎から曲げるのが正しい)、飲み込んだ後に息を吐いたり、咳払いをして誤嚥した物を出す訓練をします。
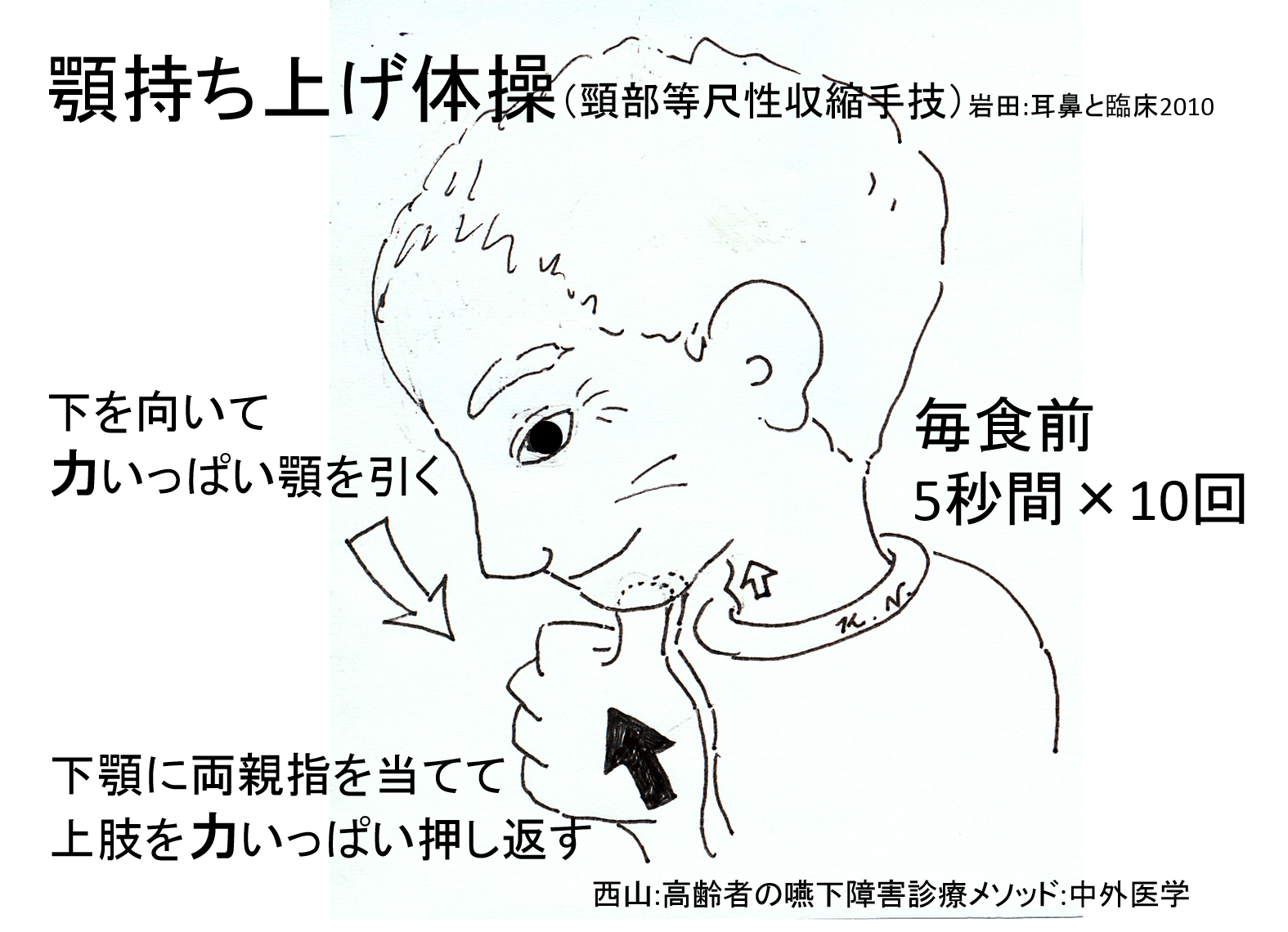
嚥下運動に関係する口や舌、ノド仏を上げる筋肉を鍛えます。イラストの嚥下おでこ体操や、顎持ち上げ体操を行います。さらに喉(ノド)の機能だけを鍛えるのではなく、全身を鍛えることも誤嚥性肺炎の予防になります。

誤嚥した物を出せるように“咳の練習”や、呼吸を鍛えるために『大声を出したり、歌ったり、笑ったり、腹式呼吸、腹筋』なども有効です。
嚥下機能は、体力や全身状態と相関します。日頃から良く喋って、運動することが大切です。一度機能を低下させると、回復させるには何倍も労力が必要になります。
老衰になり食事が原因で肺炎を繰り返す場合には、以前はPEGの良い適応とされてきました。しかしながら近年は否定的な意見が出ています。PEGでは唾液誤嚥や、胃食道逆流誤嚥は防げないので長期予後は悪く、造設に関しては、十分な話し合いが必要でしょう。
また口腔内が汚いと唾液中の細菌が増えて肺炎を誘発する場合があるので、食事の前後と寝る前には歯磨きをします。
義歯も食事前に洗浄します。口腔ケアで誤嚥性肺炎をある程度は減らせます。義歯にガタがある場合は、調整が必要です。義歯が合わずに食べられない場合は多くあります。寝ている間の胃液の逆流がありそうなら、寝る時に上半身を少し高くして寝ることも必要です。
嚥下障害の対応は、それぞれの患者さんの病態に対応して治療法(表2)が必要です。
当院では、反回神経麻痺に対するラーゲン注入術、食道バルーン拡張術、電気刺激療法を外来にて行っております。

参考文献
- 西山耕一郎、永井浩巳、他:一診療所における嚥下障害への取り組み.日気食会報,58:384-391.2007.
- 廣瀬肇、大前由紀夫、西山耕一郎、他:実践嚥下内視鏡検査(VE)動画で見る嚥下診療マニュアルDVD付き.東京,インテルナ出版;2011.
- 西山耕一郎、廣瀬裕介、粉川将治、他:診療所における嚥下障害患者紹介例の検討.嚥下医学1,2011.(印刷中)
- 金谷節子:ベットサイドから在宅で使える嚥下食のすべて.医歯薬出版;2006:23-26貢
- 西山耕一郎:嚥下障害,―私の治療戦略―.すぐに役立つ外来耳鼻咽喉科疾患診療のコツ.全日本病院出版会;2008:165-174貢.
- 西山耕一郎、永井浩巳、臼井大祐、他:嚥下障害に対する外来での対応法の試み.日耳鼻会報,113:587-592.2010.
嚥下障害でお困りの方へ
嚥下障害は、全身が関係する病気であり、今までの経過により治療方針が大きく左右されます。
そのため診察には、約60分以上のお時間が必要となり一般診療時間内では無理なので、予約診療が原則です。
従って事前に受診予約をとっていただき、また予約診療費として5千円を別途にいただきます。
直接来院されると、他の患者さんをお待たせしてご迷惑をかけることになるので、後日出直していただくこともあります。
また嚥下障害は命に関わる重要なご病気なので、息子さんや娘さん等のご家族の同席が原則で、主治医の紹介状は必須です。老夫婦だけの受診は困ります。
診察時間を短縮するために、お手間とは思いますが、嚥下障害問診表に記入していただき、保険証のコピーを同封して郵送もしくはFAX045-715-5284 へお送りください。
問診表が当院に届きましたら当院で内容を拝見し、病状に合わせて当院よりお電話をさせていただき、予約をお取りいたします。
どうか宜しくお願い申し上げます。
嚥下障害の診断と治療
嚥下障害の患者さんの診断を嚥下内視鏡検査(VE)と嚥下造影検査(VF)を行い、診断と治療方針を決めます。
必要な方には、嚥下リハビリテーション、声門閉鎖不全改善手術、嚥下機能改善手術、誤嚥防止手術を提携している施設にて行います。
食事中にムセる。食べ物が飲み込みにくい。水を飲むと咳が出る。食後に痰がのどにからむ。錠剤が引っかかる。口から食べられずにお困りの方は、お電話にて診察時間を予約され、主治医の紹介状とお薬手帳を持参されて、若いご家族と受診してください。
往診にて嚥下内視鏡検査(VE)も行いますので、ご相談ください。
















